Sitio inteligente para el embarazoTM
Feminización testicular; SIA - completo; SIA - parcial; SIA - leve; Síndrome de insensibilidad a los andrógenos: diferencias en el desarrollo sexual; Síndrome de insensibilidad a los andrógenos - Intersexual DefiniciónEl síndrome de insensibilidad a los andrógenos (SIA) se presenta cuando que una persona que tiene un cromosoma X y un cromosoma Y (que típicamente se observan en los hombres) es resistente a las hormonas que producen la apariencia masculina (llamadas andrógenos). Como resultado, la persona tiene algunos de los rasgos físicos de una mujer, pero los caracteres genéticos de un hombre. El síndrome de insensibilidad a los andrógenos es una de las afecciones que se describen como diferencias en el desarrollo sexual (DDS). CausasEn los primeros 2 o 3 meses de embarazo, todos los bebés tienen los mismos genitales. A medida que un bebé crece dentro del útero, los genitales masculinos o femeninos se desarrollan dependiendo de los cromosomas sexuales que el bebé tiene de los padres (XY para hombre, XX para mujer). También depende de los niveles de andrógenos. En un bebé con cromosomas XY, se producen altos niveles de andrógenos en los testículos. Este bebé desarrollará genitales masculinos. En un bebé con cromosomas XX no hay testículos y los niveles de andrógenos son muy bajos. Este bebé desarrollará genitales femeninos. El SIA es causado por anomalías genéticas en el cromosoma X. Estas anomalías hacen que el cuerpo sea incapaz de responder a las hormonas que producen una apariencia masculina. El síndrome se divide en tres categorías principales:
En el SICA:
En el SIAP:
El SIAL:
El síndrome se transmite genéticamente (herencia recesiva ligada al cromosoma X). Las personas con dos cromosomas X no se ven afectadas si solo una copia del cromosoma X porta la variante genética. Los varones que heredan el gen de sus madres padecerán la enfermedad. Existe un 50% de posibilidades de que un hijo varón de una madre con el rasgo genético se vea afectado. Cada hija de una madre con el rasgo genético tiene un 50% de posibilidades de portar el rasgo genético. Los antecedentes familiares son importantes para determinar los factores de riesgo de SIA. SíntomasUna persona con SICA parece ser una mujer, pero no tiene útero, trompas de Falopio ni ovarios. Estas tienen muy poco vello púbico y axilar. En la pubertad, se desarrollan características sexuales femeninas (como las mamas). Sin embargo, la persona no menstrúa ni se vuelve fértil. Las personas con SIAP pueden presentar características físicas tanto femeninas como masculinas (genitales ambiguos). Estas características varían de persona a persona. Estas pueden incluir:
Una persona con SIAL tiene genitales masculinos y puede tener:
Pruebas y exámenesEl SICA muy pocas veces se descubre durante la niñez. Algunas veces, se siente una masa en el abdomen o la ingle que resulta ser un testículo cuando se explora quirúrgicamente. La mayoría de las personas con esta afección no se diagnostican hasta que no presentan menstruación. El SIAP a menudo se descubre durante la niñez, debido a que la persona puede tener rasgos físicos tanto femeninos como masculinos. Los exámenes empleados para diagnosticar esta afección pueden incluir:
Se pueden hacer otros exámenes de sangre para ayudar a diferenciar entre el SIA y la deficiencia de andrógenos. TratamientoEn niños con SIAP los testículos que están en un lugar inapropiado no se pueden extirpar hasta que el niño termine de crecer y pase por la pubertad. En este momento, se pueden extirpar debido a que pueden desarrollar cáncer, como cualquier testículo que no haya descendido. La estrogenoterapia puede prescribirse después de la pubertad. Las mujeres con SICA tienen una vagina más corta. Pueden optar por utilizar dilatación vaginal para alargarla. A los bebés con SIAP se les puede asignar un género dependiendo del grado de ambigüedad genital. Sin embargo, la asignación de género es una cuestión compleja y se debe considerar cuidadosamente su necesidad y el momento en que se realiza. El SIAP puede ser angustioso para los padres y las familias. Si bien la cirugía temprana puede hacer que los padres se sientan más cómodos, es posible que el niño no esté contento con la decisión a medida que crece. Muchos expertos en salud y defensores de la intersexualidad sugieren esperar hasta que el niño tenga la edad suficiente para participar en la decisión, a menos que se necesite cirugía por la salud del bebé. Los posibles tratamientos para SIAP incluyen:
El tratamiento y la asignación de género puede ser un asunto muy complejo y debe estar dirigido a cada persona en forma individualizada. Las directrices de tratamiento aún están evolucionando. Es vital que los niños con SIA y sus padres reciban atención y apoyo de un equipo de atención médica que incluya diferentes especialistas con experiencia en medicina de género. Esto debería incluir profesionales de la salud mental para ayudar a brindar apoyo tanto a los niños como a sus padres. Grupos de apoyoPuede encontrar más información y apoyo para personas con SIA y sus familias en:
Expectativas (pronóstico)Los andrógenos son más importantes durante el desarrollo temprano en el útero. Las personas con SIA pueden tener una vida normal y estar totalmente sanas, pero pueden tener dificultades para concebir un hijo. Posibles complicacionesLas complicaciones incluyen:
Cuándo contactar a un profesional médicoComuníquese con su proveedor de atención médica si usted o su hijo tienen signos o síntomas de este síndrome. Se recomiendan pruebas genéticas y asesoramiento si se sospecha SIA. ReferenciasChan Y-M, Hannema SE, Achermann JC, Hughes IA. Disorders of sex development. In: Melmed S, Auchus, RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Williams Textbook of Endocrinology. 14th ed. Philadelphia, PA: Elsevier; 2020:chap 24. Délot EC, Vilain E. Differences of sex development. In: Strauss JF, Barbieri R, Dokras A, Williams CJ, Williams Z, eds. Yen & Jaffe's Reproductive Endocrinology. 9th ed. Elsevier; 2024:chap 17. Donohoue PA. Disorders of sex development. In: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Nelson Textbook of Pediatrics. 21st ed. Philadelphia, PA: Elsevier; 2020:chap 606. Genetic and Rare Diseases Information Center website. Androgen insensitivity syndrome. rarediseases.info.nih.gov/diseases/5803/androgen-insensitivity-syndrome. Updated February 2024. Accessed March 20, 2024. Matsumoto AM, Anawalt BD. Testicular disorders. In: Melmed S, Auchus RJ, Goldfine AB, Koenig RJ, Rosen CJ, eds. Williams Textbook of Endocrinology. 14th ed. Philadelphia, PA: Elsevier; 2020:chap 19. Shnorhavorian M, Fechner PY. Differences in sex development. In: Gleason CA, Sawyer T, eds. Avery's Diseases of the Newborn. 11th ed. Philadelphia, PA: Elsevier; 2024:chap 85. Yu RN, Diamond DA. Disorders of sexual development: etiology, evaluation, and medical management. In: Partin AW, Dmochowski RR, Kavoussi LR, Peters CA, eds. Campbell-Walsh-Wein Urology. 12th ed. Philadelphia, PA: Elsevier; 2021:chap 48. | ||
| ||
Actualizado : 3/12/2024 Versión en inglés revisada por : Anna C. Edens Hurst, MD, MS, Associate Professor in Medical Genetics, The University of Alabama at Birmingham, Birmingham, AL. Review provided by VeriMed Healthcare Network. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team. Ver referencias La información aquí contenida no debe utilizarse durante ninguna emergencia médica, ni para el diagnóstico o tratamiento de alguna condición médica. Debe consultarse a un médico con licencia para el diagnóstico y tratamiento de todas y cada una de las condiciones médicas. Los enlaces a otros sitios se proporcionan sólo con fines de información, no significa que se les apruebe. No se otorga garantía de ninguna clase, ya sea expresa o implícita, en cuanto a la precisión, confiabilidad, actualidad o exactitud de ninguna de las traducciones hechas por un proveedor de servicios externo de la información aquí contenida en otro idioma. © 1997- A.D.A.M., unidad de negocios de Ebix, Inc. La reproducción o distribución parcial o total de la información aquí contenida está terminantemente prohibida. | ||


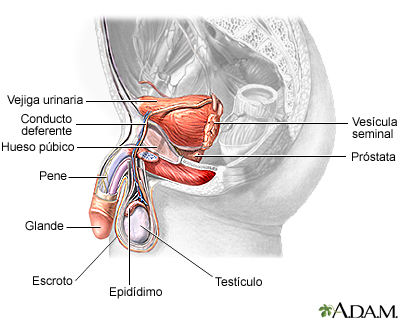 Anatomía reproducto...
Anatomía reproducto...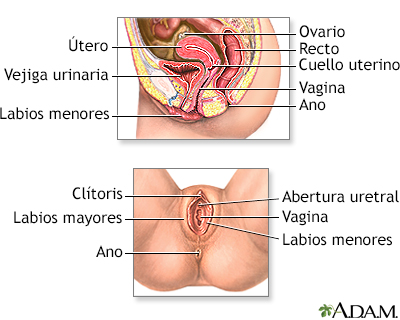 Anatomía reproducto...
Anatomía reproducto...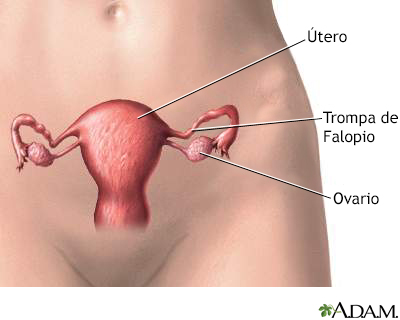 Anatomía reproducto...
Anatomía reproducto... Cariotipo
Cariotipo