Sitio inteligente para el embarazoTM
Condiloma acuminado; Verrugas del pene; Virus del papiloma humano (VPH); Verrugas venéreas; Condiloma; Prueba de ADN para el VPH; Verrugas: enfermedad de transmisión sexual (ETS) - verrugas; Infección de transmisión sexual (ITS) - verrugas; LIEBG-VPH; Displasia de bajo grado - VPH; LIEAG - VPH; Displasia de alto grado - VPH; VPH; Cáncer del cuello uterino - verrugas genitales DefiniciónSon masas suaves en la piel y las membranas mucosas de los genitales. Se pueden encontrar en el pene, la vulva, la uretra, la vagina, el cuello uterino, así como dentro y alrededor del ano. Las verrugas genitales se propagan a través del contacto sexual. CausasEl virus que causa las verrugas genitales se llama virus del papiloma humano (VPH). La infección por este virus es la infección de transmisión sexual (ITS) más común. Existen más de 180 tipos diferentes de VPH. Muchos no causan problemas. Algunos causan verrugas en otras partes del cuerpo y no en los genitales. Los tipos 6 y 11 son los más comúnmente vinculados con las verrugas genitales. Ciertos tipos del VPH pueden conducir a cambios precancerosos en el cuello uterino o a cáncer cervical. Se denominan tipos de VPH de alto riesgo. También pueden provocar cáncer vaginal o de vulva, cáncer anal, y cáncer en la garganta o boca. Información importante acerca del VPH:
Usted es más propenso a contraer verrugas genitales y diseminarlas más rápidamente si:
Si un niño presenta verrugas genitales, se debe sospechar abuso sexual como la posible causa. SíntomasLas verrugas genitales pueden ser tan pequeñas que usted no puede verlas. Las verrugas pueden lucir como:
En las mujeres, las verrugas genitales se pueden encontrar:
En los hombres, las verrugas genitales se pueden encontrar en:
El VPH también puede causar verrugas en:
Otros síntomas son poco frecuentes, pero pueden incluir:
Pruebas y exámenesSu proveedor de atención médica llevará a cabo un examen físico. En las mujeres, esto incluye un examen pélvico. Se utiliza un procedimiento en el consultorio llamado colposcopia para detectar las verrugas que no se pueden ver a simple vista. Se emplea una luz y un microscopio de bajo poder para ayudar a que su proveedor encuentre y luego tome muestras (biopsia) de zonas anormales en el cuello uterino. Usualmente se realiza una colposcopia después de un resultado anormal en una prueba de Papanicolaou. El VPH puede provocar resultados anormales en una prueba de Papanicolaou. Si usted tiene este tipo de cambios, probablemente necesitará pruebas de Papanicolaou más frecuentes o una colposcopia. Una prueba de ADN del VPH puede decir si usted tiene un tipo de alto riesgo de este virus que se sabe causa el cáncer de cuello uterino. Este examen se puede hacer:
Asegúrese de realizarse pruebas de detección de cáncer vaginal, de vulva o anal si recibió un diagnóstico de verrugas genitales. TratamientoEl tratamiento de las verrugas genitales debe estar a cargo de un proveedor. No utilice medicamentos de venta libre para tratar otros tipos de verrugas. El tratamiento puede incluir:
Las verrugas se pueden eliminar con procedimientos menores, incluyendo:
Si usted presenta verrugas genitales, todos sus compañeros sexuales deben ser examinados por un proveedor y recibir tratamiento en caso de encontrarlas. Incluso si usted no tiene síntomas, debe recibir tratamiento. Esto se hace para prevenir complicaciones y evitar propagar la afección a otros. Será necesario que usted consulte de nuevo a su proveedor después del tratamiento para verificar que todas las verrugas hayan desaparecido. Se recomiendan pruebas de Papanicolaou de rutina si usted es una mujer que ha tenido verrugas genitales o si su compañero las tuvo. Si tuvo verrugas en el cuello uterino, puede necesitar pruebas de Papanicolaou cada 3 a 6 meses por un tiempo después del primer tratamiento. Las mujeres con cambios precancerosos causados por infección con el VPH pueden necesitar tratamiento adicional. Expectativas (pronóstico)Muchas mujeres jóvenes sexualmente activas resultan infectadas con el VPH. En muchos casos, el virus desaparece por sí solo. La mayoría de los hombres que resultan infectados con el VPH nunca tienen ningún síntoma ni problemas a raíz de la infección. Sin embargo, todavía pueden transmitir la infección a las compañeras sexuales actuales y algunas veces a las futuras parejas. Los hombres tienen mayor riesgo de cáncer de pene, ano o de garganta si tienen antecedentes de infección por VPH. Incluso después de haber recibido el tratamiento para las verrugas genitales, usted aún puede infectar a otros. Posibles complicacionesAlgunos tipos del VPH pueden causar cáncer del cuello uterino y de la vulva. Son la causa principal del cáncer de cuello uterino. Las verrugas pueden llegar a ser numerosas y bastante grandes. Esto requerirá un tratamiento posterior. Cuándo contactar a un profesional médicoComuníquese con su proveedor si:
Las mujeres deben comenzar a hacerse las pruebas de Papanicolaou a la edad de 21 años o según lo recomiende su proveedor. PrevenciónEl VPH se puede transmitir de una persona a otra aun cuando no haya verrugas visibles u otros síntomas. El comportamiento sexual con precaución puede ayudar a reducir el riesgo de contraer el VPH y padecer cáncer de cuello uterino:
Hay una vacuna contra el VPH disponible:
Pregúntele a su proveedor si la vacuna contra el VPH es apropiada para usted o para su hijo. ReferenciasBonnez W. Papillomaviruses. In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases. 9th ed. Philadelphia, PA: Elsevier; 2020:chap 143. Centers for Disease Control and Prevention website. Human papillomavirus (HPV). HPV vaccination. www.cdc.gov/hpv/vaccines/. Updated August 20, 2024. Accessed November 12, 2024. James WD, Elston DM, Treat JR, Rosenbach MA, Neuhaus IM. Viral diseases. In: James WD, Elston DM, Treat JR, Rosenbach MA, Neuhaus IM, eds. Andrews' Diseases of the Skin: Clinical Dermatology. 13th ed. Philadelphia, PA: Elsevier; 2020:chap 19. Kirnbauer R, Lenz P. Human papillomaviruses. In: Bolognia JL, Schaffer JV, Cerroni L, eds. Dermatology. 5th ed. Philadelphia, PA: Elsevier; 2025:chap 79. | ||
| ||
Actualizado : 10/15/2024 Versión en inglés revisada por : John D. Jacobson, MD, Professor Emeritus, Department of Obstetrics and Gynecology, Loma Linda University School of Medicine, Loma Linda, CA. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team. Ver referencias La información aquí contenida no debe utilizarse durante ninguna emergencia médica, ni para el diagnóstico o tratamiento de alguna condición médica. Debe consultarse a un médico con licencia para el diagnóstico y tratamiento de todas y cada una de las condiciones médicas. Los enlaces a otros sitios se proporcionan sólo con fines de información, no significa que se les apruebe. No se otorga garantía de ninguna clase, ya sea expresa o implícita, en cuanto a la precisión, confiabilidad, actualidad o exactitud de ninguna de las traducciones hechas por un proveedor de servicios externo de la información aquí contenida en otro idioma. © 1997- A.D.A.M., unidad de negocios de Ebix, Inc. La reproducción o distribución parcial o total de la información aquí contenida está terminantemente prohibida. | ||


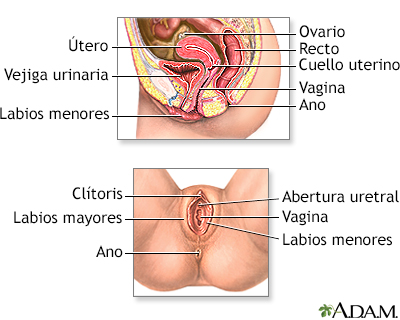 Anatomía reproducto...
Anatomía reproducto...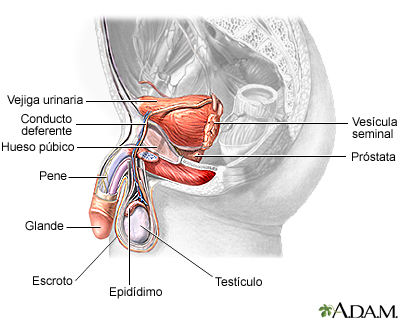 Anatomía reproducto...
Anatomía reproducto...